ضمور العضلات الشوكي.. البحث عن علاج للمرض العصبي العضلي
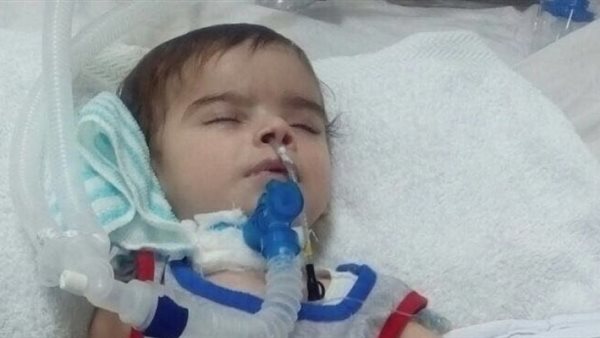
ضمور العضلات الشوكي (SMA) هو مرض عصبي حاد لا يوجد علاج له حاليًا، على الرغم من أن العلاجات الحالية يمكن أن تخفف الأعراض.
في إطار البحث عن خيارات علاجية أفضل، يلفت العلماء في DZNE وجامعة دريسدن للتكنولوجيا الانتباه الآن إلى التشوهات التي لم تتم ملاحظتها سابقًا في التطور الجنيني، ويبنون حجتهم على دراسات ما يسمى بالعضيات، وهي مزارع الأنسجة المزروعة في المختبر والتي يمكنها إعادة بناء عمليات المرض.
يتم نشر النتائج التي توصلوا إليها في مجلة Cell Reports Medicine.
تدهور الخلايا العصبية
في ضمور العضلات الشوكي، تتدهور الخلايا العصبية في الحبل الشوكي، مما يؤدي إلى الشلل وهزال العضلات.
يظهر المرض عادة في مرحلة الطفولة ويؤثر على ما يقدر بنحو 1500 فرد في ألمانيا.
تعتبر العيوب في جين معين مسببة لضمور العضلات الشوكي.
تؤدي هذه الطفرات إلى نقص ما يسمى بروتين SMN (بقاء بروتين الخلايا العصبية الحركية)، وهو أمر بالغ الأهمية للخلايا العصبية المشاركة في التحكم الحركي.
لعدة سنوات، كانت العلاجات الطبية متاحة لمعالجة نقص البروتين عن طريق العلاج الجيني.
يمكن أن يبدأ التدخل في غضون أيام قليلة بعد الولادة، ومع ذلك، في حين أن هذا النهج يمكن أن يخفف من أعراض المرض، فإن الخبرة حتى الآن تشير إلى أنه لا يوفر أي علاج.
والآن يقترح العلماء في مدينة دريسدن بألمانيا توسيع المنظور في البحث عن علاجات أفضل.
وقالت الدكتورة ناتاليا رودريجيز مويلا، قائدة مجموعة بحثية في موقع DZNE: "إن التصور الحالي للضمور العضلي نخاعي المنشأ يركز على المرض بعد الولادة، عندما يتشكل الإطار الأساسي للجهاز العصبي في الغالب، ويتجاهل هذا الرأي أن الظواهر ذات الصلة بالمرض يمكن أن تحدث قبل ذلك بكثير، عندما لا يزال الجهاز العصبي في طور النمو".
وأضافت: "في الواقع، تشير دراساتنا إلى أن ضمور العضلات الشوكي يرتبط بحالات شاذة في التطور الجنيني غير معروفة حتى الآن، لذلك نعتقد أن هناك مقدمة غير معروفة حتى الآن لهذا المرض، وأن هناك حاجة إلى تدخلات تتجاوز العلاجات الحالية".
قطع صغيرة من الأنسجة
ومن أجل دراستهم، ابتكرت رودريجيز مويلا وزملاؤها "عضويات" تلخص السمات الرئيسية لكل من الحبل الشوكي والأنسجة العضلية، هذه العينات المعقدة، وإن كانت صغيرة من الأنسجة المولدة صناعيًا، كل منها بحجم حبة الأرز تقريبًا، تمت زراعتها من الخلايا الجذعية البشرية المحفزة. وقد تم الحصول عليها بدورها عن طريق إعادة برمجة خلايا الجلد للأفراد المصابين بالضمور العضلي نخاعي المنشأ.
وقالت رودريجيز مويلا: "إنها المرة الأولى التي يتم فيها إنشاء عضويات بهذا التعقيد لدراسة الضمور العضلي نخاعي المنشأ، على الرغم من أن هذه الأنظمة النموذجية لها قيود معينة، إلا أنها تقترب تمامًا من الوضع الحقيقي، لأنها تشتمل على مجموعة متنوعة من أنواع الخلايا وهياكل الأنسجة التي تحدث في جسم الإنسان".
ومع نضوج الكائنات العضوية بمرور الوقت، تمكن العلماء من دراسة مراحل النمو المختلفة.
وأضافت: "إن المرحلة الأولى التي يمكننا محاكاتها باستخدام نموذجنا العضوي تتوافق مع تلك الخاصة بجنين بشري يبلغ من العمر بضعة أسابيع، ومع ذلك، فإننا نكرر فقط الحبل الشوكي والأنسجة العضلية".
الانحرافات الخلوية
عندما قارن العلماء العضيات مع أمراض ضمور العضلات الشوكي مع عينات صحية، وجدوا اختلافات كبيرة: على وجه التحديد، الخلايا الجذعية في عضيات SMA تميل إلى التطور قبل الأوان إلى خلايا عصبية في النخاع الشوكي.
بالإضافة إلى ذلك، كان هناك تشوه في عدد الخلايا، أي أن عدد الخلايا العصبية أقل من الطبيعي، والتي كانت أيضًا ضعيفة للغاية، والمزيد من الخلايا العضلية المشتقة من الخلايا الجذعية.
لاحظت رودريجيز مويلا وزملاؤها تأثيرات مماثلة في أجنة الفئران المصابة بأمراض شبيهة بالضمور العضلي نخاعي المنشأ، مما يدعم النتائج في الكائنات العضوية.
كما أسفرت مزارع الأنسجة هذه عن نتيجة مهمة أخرى.
وقالت رودريجيز مويلا: "عندما قمنا بتصحيح الخلل الجيني المرتبط بضمور العضلات الشوكي، مازلنا نلاحظ تشوهات في النمو، وإن كان بدرجة أقل".
وأضافت: "يشير هذا إلى أن استعادة الجين، كما تفعل العلاجات الحالية، على الأرجح لا تكفي لتعديل أمراض الضمور العضلي نخاعي المنشأ بشكل كامل، وهذا يتماشى مع الخبرة السريرية حتى الآن. وبالتالي، أعتقد أننا بحاجة إلى معالجة التشوهات التنموية إذا كنا ترغب في تحسين علاج SMA".



